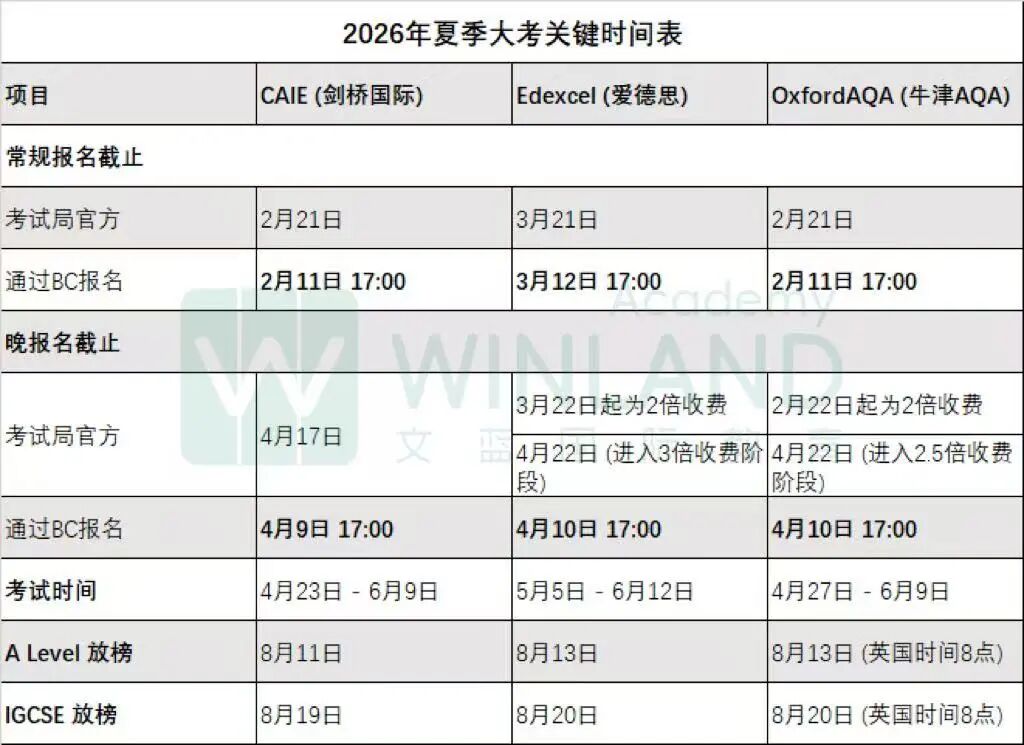
一、导师简介

Prof. Sook-San Wong现任香港大学公共卫生学院公共卫生实验室科学系助理教授。其学术训练始于马来西亚大学(Universiti Malaya),先后取得生物医学学士与硕士学位,后赴澳大利亚墨尔本大学(University of Melbourne)微生物学与免疫学系攻读博士学位,研究方向为登革热病毒的分子病毒学。博士后阶段,她在美国田纳西州St. Jude Children’s Research Hospital完成训练,该机构同时承担世界卫生组织(WHO)流感生态学合作中心职能。
这支研究队伍的长期目标,在于阐明呼吸道病毒感染与疫苗接种后强效抗体应答的免疫学及病毒学决定因素,分析层面涵盖群体与个体两个维度。研究对象包含快速进化、抗原变异性强的病毒,采用临床人体队列样本或动物模型来探索抗体回忆的免疫学规律。该领域直接关系到呼吸道病毒疫苗效力、致病机制及人群易感性评估。
Prof. Wong目前担任美国病毒学会(American Society of Virology)与美国免疫学会(American Society of Immunology)正式会员,同时在国际流感及其他呼吸道病毒学会(International Society for Influenza and Other Respiratory Viruses)担任理事会成员。
二、近期文章和项目解析
2.1 流感病毒感染后免疫应答的细胞基础
2021年发表于Cell Reports Medicine的研究中,Prof. Wong团队分析了人类流感病毒感染后外周免疫细胞的动态变化。数据显示,活化CD4+ T细胞与CD14++CD16+单核细胞亚群的频率,与抗体应答强度呈现统计学正相关(r值未公开,但报告为显著)。这项工作整合了新西兰SHIVERS队列研究(Southern Hemisphere Influenza and Vaccine Effectiveness Research and Surveillance)的临床样本。
一个关键发现常被忽视:CD14++CD16+单核细胞作为连接先天免疫与获得性免疫的桥梁,其活化状态可能直接影响滤泡辅助T细胞(Tfh)的分化效率。我们推测,单核细胞亚群通过抗原呈递与细胞因子分泌,为B细胞活化提供了必要的微环境支持。这一机制在重症患者中是否存在缺陷,值得进一步验证。
2.2 抗体应答的异质性与年龄效应
Journal of Virology 2020年文章系统测量了流感病毒感染后针对血凝素(HA)与神经氨酸酶(NA)的抗体应答。结果揭示,HA与NA抗体的诱导模式呈现年龄依赖性:儿童期初次感染者产生更广泛的交叉反应,而成人尤其是老年群体,其抗体应答受免疫印迹(original antigenic sin)制约,倾向于增强对历史毒株的回忆,而非针对新亚型的从头应答。
这种差异的病毒学根源在于:老年人经过数十年不同亚型流感病毒的反复感染,其记忆B细胞库已形成固定的免疫层级。当新亚型出现时,免疫优势表位可能被历史抗原表位"掩盖",导致应答效率下降。这为高剂量疫苗或佐剂疫苗在老年人群中的应用提供了理论依据。
2.3 疾病严重程度的免疫学标志物
2018年Journal of Infectious Diseases论文追踪了重症流感患者的免疫激活时程。与传统认知不同,研究数据显示重症并非由细胞因子"风暴"峰值高低决定,而是免疫激活持续时间延长所致。患者组表现出IL-6、IFN-γ等促炎因子长达两周的持续升高,而轻症组在感染后一周内即恢复基线。
这一发现的临床意义在于:评估预后不应仅依赖急性期单次采样,动态监测更为关键。此外,持续激活提示免疫负反馈机制(如调节T细胞、IL-10)可能未能及时启动。干预窗口期或许应设定在感染后第5-7天,而非更早期。
2.4 疫苗效力评估的雪貂模型体系
Prof. Wong在2014至2017年间连续发表多篇文章,建立了H7N9与H5N1疫苗的雪貂评价平台。2014年Vaccine研究证实,单剂量全病毒H7N9疫苗虽不能阻止感染,但可降低肺部病毒载量50-100倍,并完全消除临床症状。值得注意的是,保护效果与血凝抑制(HI)抗体滴度无显著相关性(R² < 0.3),提示非中和抗体或细胞免疫的贡献。
后续发表于NPJ Vaccines与Scientific Reports的工作进一步比较了不同佐剂系统。数据显示,水包油佐剂(如Addavax)可使HI滴度提升3-5倍,但无法突破免疫印迹限制。这一模型体系为香港大学后续开展新发呼吸道病原体疫苗研究奠定了方法论基础。
2.5 SARS-CoV-2相关研究延伸
2021年Pathogens文章报告广东省2020年3-6月期间SARS-CoV-2抗体血清阳性率为0.38%(95%CI: 0.23-0.53),显示第一波疫情后社区免疫水平仍极低。2020年Influenza and Other Respiratory Viruses研究则发现,持续性感染患者(Ct值<30超过14天)的居住环境样本病毒阳性率高达68%,远超一过性感染者(12%)。
这两项研究共同揭示了:①自然感染建立的群体免疫屏障有限,疫苗接种成为必要;②病毒持续脱落者构成重要传染源,其免疫抑制状态可能由T细胞耗竭(T cell exhaustion)介导。这为理解长新冠(Long COVID)的免疫病理提供了线索。
三、未来研究预测
3.1 免疫印记的量化解析
基于现有数据,未来研究可能集中于:①建立个体水平的免疫印迹定量评分系统,整合血清学交叉反应广度与B细胞受体深度测序数据;②探索"免疫印迹重置"策略,如高剂量序贯免疫或异源性疫苗平台交替使用。香港作为国际化都市,人群免疫背景高度异质,具备独特研究优势。
3.2 广谱疫苗的理性设计
当前流感疫苗需每年更新,H5/H7亚型疫苗免疫原性不足。研究方向将转向:①HA茎部保守区抗体诱导,利用mRNA或纳米颗粒技术规避免疫优势头部区竞争;②NA抑制剂抗体的系统评价,Prof. Wong在2020年已建立NA抗体检测方法,可扩展至其他呼吸道病毒如人偏肺病毒(hMPV)。雪貂模型可快速验证交叉保护效果。
3.3 黏膜免疫的精确测量
现有疫苗主要诱导血清IgG,但上呼吸道感染需要黏膜IgA。技术瓶颈在于:鼻腔或咽拭子IgA检测重复性差,且与保护相关性未明确。预计研究将开发:①标准化的黏膜抗体采样流程;②IgA亲和力成熟与中和功能的关联分析;③黏膜佐剂(如LT佐剂)的安全性评估。Prof. Wong团队已掌握多色流式细胞术与病毒载量定量技术,具备开展此类工作的技术储备。
3.4 环境-宿主交互的整合研究
SARS-CoV-2研究揭示了持续性感染的环境风险,未来可扩展至:①流感病毒在公共交通工具或医疗机构的雾化存活时间与感染剂量关系;②湿度、温度对病毒RNA稳定性的影响;③环境样本测序追踪社区传播链。此类研究需整合病毒学、建筑环境与流行病学数据,符合"One Health"框架,申请大型合作项目基金具有竞争力。
3.5 人群队列的动态监测
香港大学建立的呼吸道病毒监测网络(如HKU-Flu Study)可提供长达10年的血清学样本库。利用这些资源,可开展:①疫苗突破性感染(vaccine breakthrough infection)的免疫学特征;②重复加强接种对免疫衰老的延缓作用;③儿童期疫苗接种策略对终身免疫格局的影响。纵向队列研究发表的高影响力论文(如Lancet Infectious Diseases级别)将显著提升毕业生职业竞争力。